Invazivna meningokokna bolest: što trebamo znati o bolesti i cijepljenju?
Što je meningokokna bolest?
Meningokokni meningitis je akutna bakterijska bolest, uzrokovana bakterijom Neisseria meningitidis (meningokok). Karakterizirana je iznenadnom povišenom tjelesnom temperaturom, intenzivnom glavoboljom, mučninom i često povraćanjem, ukočenošću vrata i fotofobijom. Petehijalni osip s ružičastim makulama ili povremeno vezikulama može se vidjeti u slučajeva u Europi i Sjevernoj Americi, ali rijetko u Africi. Stope letaliteta ranije su prelazile 50 %. Liječenje antibioticima, u jedinicama intenzivne skrbi i poboljšane suportivne mjere, smanjile su učestalost fatalnih ishoda, no stope letaliteta i dalje su visoke – oko 8 do 15 posto. Bolest se može očitovati kao meningitis i/ili sepsa, s mogućim fulminantnim tijekom i visokom stopom smrtnosti unatoč pravodobnom liječenju. Oboljeli mogu imati trajne posljedice uključujući neurološka oštećenja, amputacije udova i oštećenje sluha. Drugi oblici meningokokne bolesti, kao što su pneumonija, purulentni artritis i perikarditis rjeđi su. Invazivna bolest karakterizirana je jednim ili više kliničkih sindroma uključujući bakterijemiju, sepsu ili meningitis, od kojih je meningitis najčešći. Može biti uzrokovana različitim serogrupama meningokoka, od kojih su klinički najznačajnije B, A, C, W i Y. Meningokokna sepsa najozbiljniji je oblik infekcije, s petehijalnim osipom, hipotenzijom, diseminiranom intravaskularnom koagulacijom i zatajenjem više organa. Uzročnik se prenosi izravnim kontaktom, kapljičnim putem, a izvor zaraze oboljeli je čovjek. Inkubacija je dva do 10 dana, obično tri do četiri dana. Kliconoštvo u nazofarinksu relativno je često, osobito u adolescenata i mlađih odraslih osoba, ali samo manji dio nositelja razvije invazivnu bolest. U Europi, i u nas, bolest se najčešće pojavljuje sporadično (pojedinačni slučajevi), a moguća su i manja grupiranja.
Epidemiologija
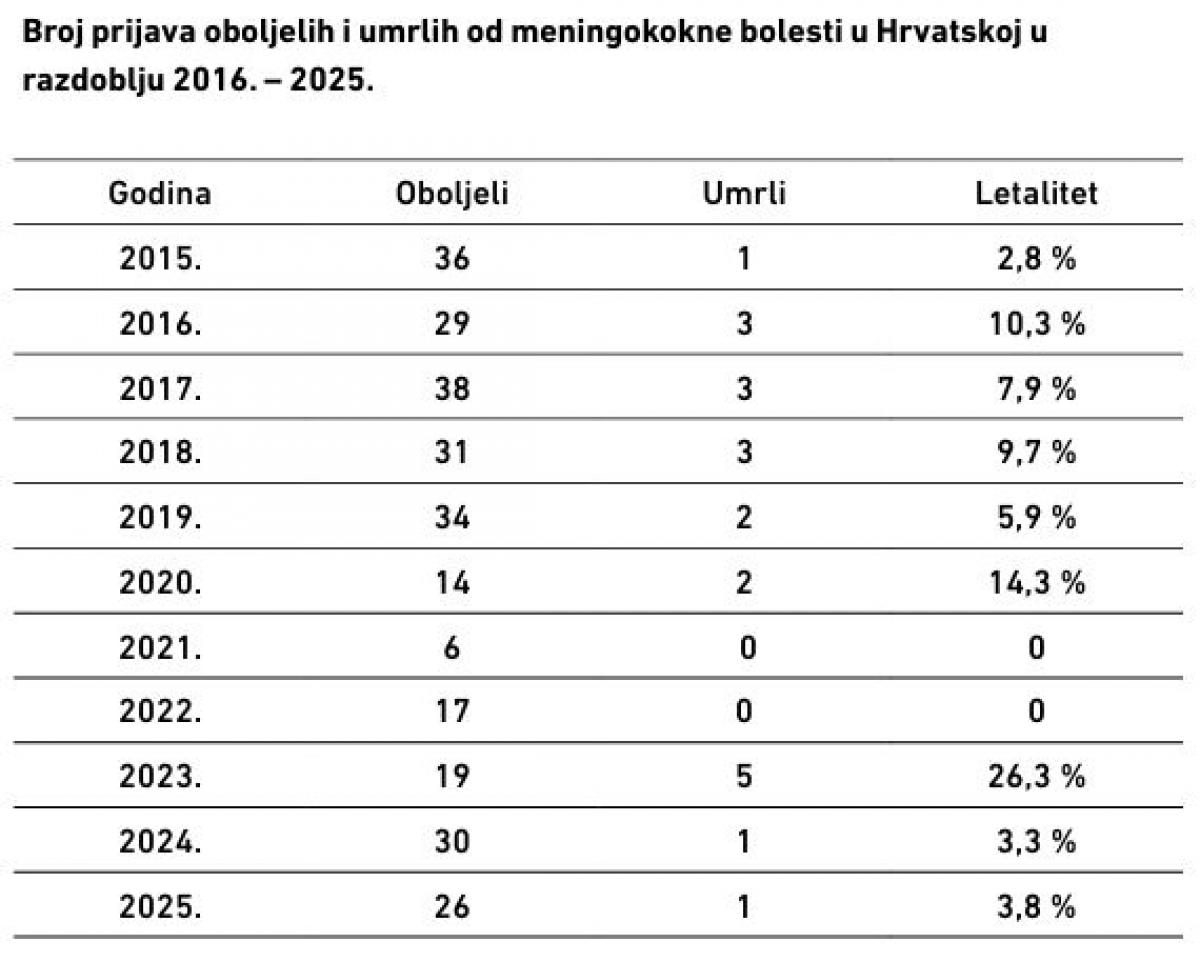
Prema podacima prijava zaraznih bolesti Hrvatskog zavoda za javno zdravstvo, u posljednjih deset godina u Hrvatskoj imamo prosječno godišnje 20 – 30 prijava oboljenja od invazivne meningokokne bolesti te jednu do dvije smrti kao posljedice te bolesti. Letalitet se kreće od 0 do 14 %. U 2025. godini bile su ukupno 22 prijave slučajeva meningokokne bolesti, od čega 15 osoba muškog i 7 ženskog spola. Što se tiče serogrupe uzročnika (što je važno znati zbog vrste cjepiva koje bi bilo preporučeno), prema podacima iz prijava bolesti, u posljednjih desetak godina, među slučajevima koji su imali određenu serogrupu, dominirala je Neisseria meningitidis serogrupe B (69 %), slijedili su N. meningitidis serogrupe C i Y s udjelom od po 11 % svaka, dok su ostale serogrupe (A, W135, W135+Y, E i Z) imale značajno manje udjele (od 0,7 do 2,8 %). U 2025. godini također je najveći udio među slučajevima koji su imali određen serotip uzročnika imao tip B (42 %), slijedio je tip Y (25 %) pa C (16,6 %), te tip A i W135+Y s po 8,3 %. Broj prijava oboljelih i umrlih te letalitet po godinama prikazuje (vidi tablicu dolje). Uzročnik se najčešće prenosi bliskim svakodnevnim kontaktom (kihanje, kašljanje, ljubljenje, zajedničko korištenje čaša, boravak u istom kućanstvu ili spavaonicama). Hoće li osoba oboljeti, ovisi o njezinoj otpornosti te količini i virulentnosti (agresivnosti) bakterije. Veći rizik imaju imunokompromitirane osobe (npr. bez slezene ili s poremećajem komplementa/ terapija inhibitorima komplementa), dojenčad, adolescenti i putnici u područja s visokom učestalošću bolesti. Liječnik koji u bolesnika utvrdi ili postavi sumnju na invazivnu meningokoknu bolest, treba to odmah prijaviti nadležnom epidemiologu jer je riječ o hitnom stanju u epidemiologiji. Brza prijava omogućuje epidemiolozima žurno utvrđivanje bliskih kontakata i pravodobno uvođenje antibiotičke kemoprofilakse radi sprječavanja razvoja bolesti u izloženih osoba.
Cijepljenje protiv meningokoka
Postoji više vrsta cjepiva protiv meningokoka, ovisno o serotipovima koje pokrivaju. U EU-u odobreno je više cjepiva za zaštitu od nekih vrsta (seroskupina) meningokoknih bakterija. Na hrvatskom tržištu dostupne su dvije vrste cjepiva protiv meningokoka, ovisno o serotipovima koje pokrivaju – cjepivo protiv meningokoka serogrupe B (MenB) i cjepivo protiv meningokoka serogrupa ACWY-135 (MenACWY). Raspored cijepljenja ovisi o dobi pri započinjanju cijepljenja i vrsti cjepiva. Prema Nacionalnom programu cijepljenja za osobe s povećanim rizikom za određene bolesti (tzv. Program cijepljenja 2) cijepljenje protiv meningokokne bolesti provodi se prema medicinskim, odnosno epidemiološkim indikacijama radi individualne zaštite osoba pod povećanim rizikom i protuepidemijskog cijepljenja i za osobe koji su osiguranici HZZO-a cijepljenje je besplatno. Osobe pod povećanim rizikom su splenektomirani, osobe nakon transplantacije krvotvornih matičnih stanica, osobe s poremećajem komponenti komplementa, uključujući i terapiju ekulizumabom ili ravulizumabom. Također, dostupno je i kao elektivno cijepljenje za osobe koje se žele cijepiti, tj. cijepljenja koja nisu dio programa cijepljenja i koriste se za cijepljenje na zahtjev osoba, uključujući i cijepljenja u svrhu zaštite zdravlja na putovanjima ako osoba putuje u područje povećanog rizika za meningokoknu bolest ili u slučaju zahtjeva zbog svrhe putovanja. Elektivna cijepljenja provode se uz plaćanje.
Cijepljenje protiv meningokoka u državama EU-a
Cijepljenje protiv meningokoka preporučeno u većini zemalja EU-a. Vrste preporuka se razlikuju od zemlje do zemlje po primjeni u različitoj dobi, različitom broju doza, kao i vrsti cjepiva, ovisno o serotipima koje pokrivaju, rizičnim skupinama kojima se cjepivo preporučuje ili univerzalnom cijepljenju te načinu financiranja cijepljenja (preko zdravstvenog osiguranja ili osobno). Podaci o kalendarima cijepljenja u državama EU-a dostupni su na mrežnim stranicama Europskog centra za prevenciju i kontrolu bolesti (ECDC) na ECDC Vaccine Scheduler. Ovdje je važno napomenuti kako različite zemlje imaju različitu epidemiološku kulturološku i sociološku, kao i financijsku situaciju pa time imaju i različite programe cijepljenja. Odluka o uvođenju univerzalne preporuke cijepljenja za svu novorođenčad i dojenčad ovisi o brojnim čimbenicima, prvenstveno o epidemiološkoj situaciji, kliničkoj slici te mogućnosti izazivanja komplikacija, posebice ozbiljnih, kao i cijeni uvođenja intervencije. Nacionalni Kalendar cijepljenja neprestano se razmatra i revidira prateći nova saznanja te se mijenja na temelju novih spoznaja o svojstvima dostupnih cjepiva, kretanju bolesti protiv kojih se cijepi te brojnih drugih čimbenika koji utječu na program cijepljenja, a posljedično i na zdravlje (npr. javljanje nuspojava cjepiva, dobno-specifični pobol pod utjecajem cijepljenja, prihvatljivost cjepiva ovisna o načinu primjene, odnosno broju posjeta ili uboda pri jednom posjetu djeteta liječniku...).
prim. TATJANA NEMETH BLAŽIĆ, dr. med. spec. epidemiologije, Hrvatski zavod za javno zdravstvo
Tekst je preuzet iz Liječničkih novina br. 247 iz ožujka 2026.












